Učestalost
Najčešći karcinomi po učestalosti od kojih se obolijeva na svijetu jesu nemelanomski maligni tumori kože. Njihova je pojavnost gotovo epidemijskih razmjera. U SAD trećina svih dijagnosticiranih novonastalih tumora otpada na nemelanomske maligne tumore kože sa 600.000 novih slučajeva godišnje (1). Recentne procjene upozoravaju da će jedan od šest Amerikanaca razviti kožni karcinom tijekom svoga života. Najviše stope incidencije kožnih karcinoma u svijetu bilježe se u Australiji. Uzrok tolikog broja kožnih karcinoma u Australiji najkraće možemo sažeti u rečenici „krivi ljudi na krivom mjestu”. Većina stanovnika Australije doseljenici su iz Engleske i Irske bijele puti koji su naselili kontinent koji ima veliku insolaciju.
Sam pojam nemelanomski maligni tumori, kao što samo ime govori, isključuje maligni melanom i podrazumijeva širok spektar malignih tumora epidermisa kože, Merkel cell karcinoma i tumora kožnih adneksa.
Više od 85% nemelanomskih tumora kože nastaje na području glave i vrata.
Ipak po učestalosti u užem smislu taj se naziv odnosi na dva najčešća tipa karcinoma kože: bazeocelularni (BCC) i planocelularni karcinom (PCC).
Uzroci
Uzroci nastanka ovih tumora mogu biti povezani s fenotipskim (vidljivim osobinama), genotipskim (nasljeđem) obilježjima te utjecajem okoliša. Najvažniji okolišni utjecaj u etiologiji je izlaganje ultraljubičastom zračenju Sunčeva svjetla. U etiologiji BCC veći je rizik nastanka bolesti u osoba koje su se akutno intenzivno izlagale UV zrakama u mlađoj životnoj dobi, dok je kod PCC u nastanku važan kumulativni dugotrajni učinak izlaganja suncu. Izlaganje kože u solarijima povećava mogućnost nastanka karcinoma kože za 40%. Prethodna oštećenja kože s kemijskim i mehaničkim agensima kao i ionizirajuće zračenje povećavaju rizik od nastanka BCC opću populaciju.
Bolesnici nakon transplantacije organa na imunosupresiji također imaju povećani rizik od nastanka BCC za deset puta, a za pojavu PCC 65-250 puta.
Kožne promjene koje mogu prethoditi kožnom karcinomu (prekanceroze)
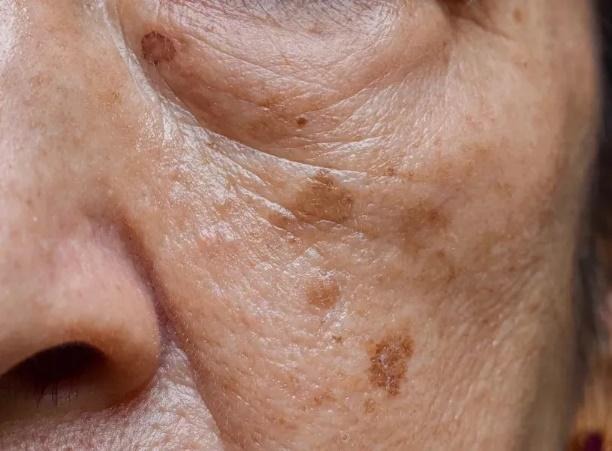
Aktinička keratoza predstavlja premalignu manifestaciju koja je posljedica dugotrajnog izlaganja na suncu, i to poglavito na fotoeksponiranim dijelovima tijela kao najčešćim mjestima nastanka. Klinička slika obuhvaća pojedinačne e ili višestruke kožne keratotične oblike crvenosmeđe boje. Procjene su da 5-10% aktiničkih keratoza prelazi u PCC.
Slika 1. Aktinička keratoza
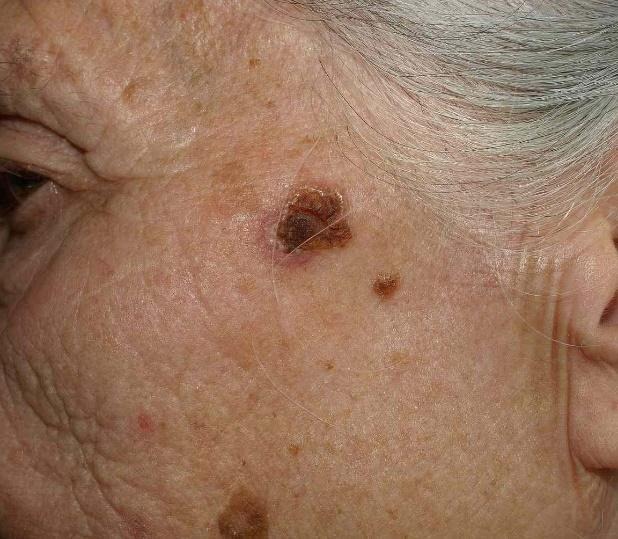
Bowenova bolest je početni(in situ) PCC kože koji nastaje kroničnim izlaganjem Sunčevoj svjetlosti, najčešće na područjima glave i vrata. Taj oblik prekanceroze klinički ponekad teško diferenciramo od aktiničke keratoze i psorijatičnih plakova. Rizik od prelaska u invazivni oblika PCC je 3-8%.
Slika 2. Bowenova bolest
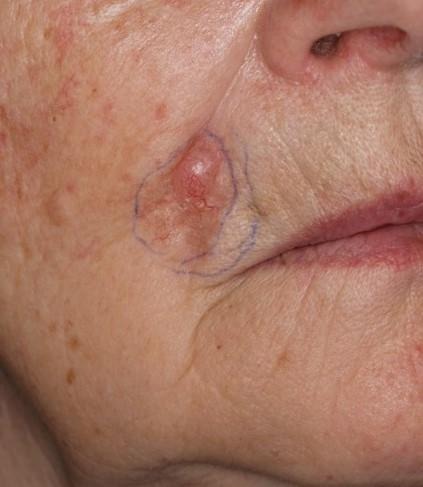
Bazeocelularni karcinom (BCC)
Ovaj tumor nastaje malignom transformacijom pluripotentnih nezrelih stanica interfolikularnog epidermisa i stanica vanjskog sloja korijena dlake u bazalnom sloju epidermisa. Karakterizira ga lokalni spori destruktivni rast uz gotovo potpuni izostanak metastaziranja bolesti (manje od 0.1%). Smrtni ishodi su rijetki, iako se bilježe kod zapuštenih slučajeva. Najčešći je kožni maligni tumor i u oko 85% javlja se u području glave i vrata s godišnjom incidencijom u SAD-u 146 na 100.000 stanovnika.
Postoje više tipova BCC. Tipovi tumora koji imaju jasno ograničeni rub. Najčešći je nodularni oblik, ali postoji adenoidni, fibroepitelioma Pinkus, bazeoskvamozni, pigmentni). Drugi tip tumora su oni sa nejasnim granicama. U ovoj grupi najčešće nalazimo površinsko šireći tip i morfeički tip tumora, a rijeđi su infiltrativni i mikronodularni tip tumora.
Nodularni tip pojavljuje se u oko tri četvrtine bolesnika i izgledom je u obliku spororastuće, crvenkaste, solidne polukugle, bisernog izgleda, površinski prošarane kapilarnim crtežom, a s vremenom dolazi do nekroze središnjeg dijela i formira se ulceracija s rubnim uzdignućem tumora.
Slika 3. Nodularni tip BCC-a
Slika 4. Površinsko šireći BCC
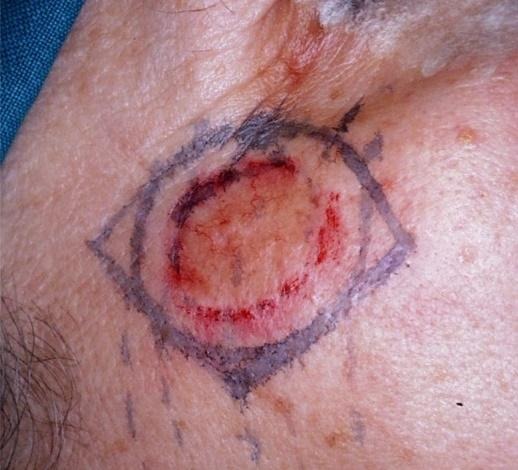
Slika 5. Morfeički tip BCC-a
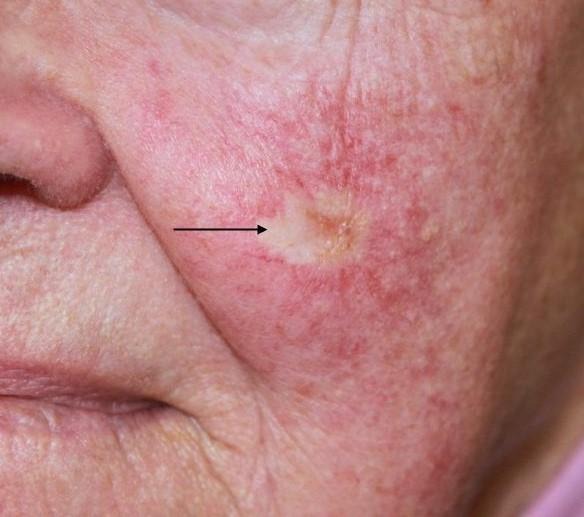
Slika 6. Pigmentni tip BCC-a
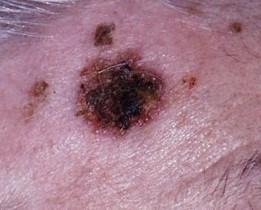
Slika 7. Infiltrativni tip BCC-a
Liječenje
Izbor liječenja ovisi o lokalizaciji i veličini tumora i općem zdravstvenom stanju bolesnika. U nekirurške metode ubrajaju se radioterapija, krioterapija, fotodinamička terapija, topička primjena citostatika i imunomodulatora.
Kirurško liječenje daje stopu izlječenja više od 90%. Preporučeni slobodni kirurški rubovi kreću se od 4 do 6 mm s učinkom izlječenja 95%.
Planocelularni karcinom (PCC)
Planocelularni karcinom (PCC) kože maligni je tumor kože koji nastaje u epidermisu i adneksima kože od keratinocita, a javlja se kao in situ (Bowenova bolest) ili kao invazivni karcinom. Karakteriziraju ga invazivni destruirajući rast na okolna tkiva i mogućnost metastaziranja.
Slika 8. Invazivni PCC
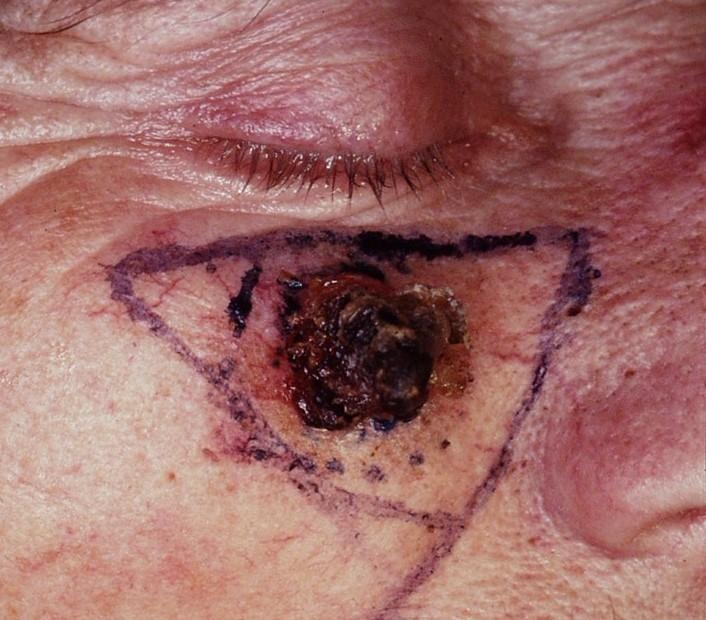
U 75% slučajeva javlja se u području glave i vrata. Čimbenici su rizika u njegovu nastanku kronična izloženost ultraljubičastom zračenju, svijetla put
Klinički možemo razlikovati dva oblika planocelularnog karcinoma: egzofitični i endofitični, a najčešće se prezentira kao ljuskava papula ili kvržica nepravilnog oblika i rubova koja može ulcerirati i spontano krvari.
Slika 9. Egzofitični tip PCC-a
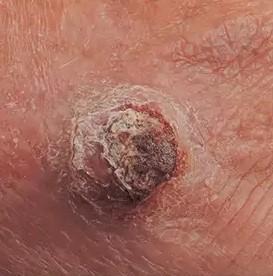
Slika 10. Endofitični tip PCC-a
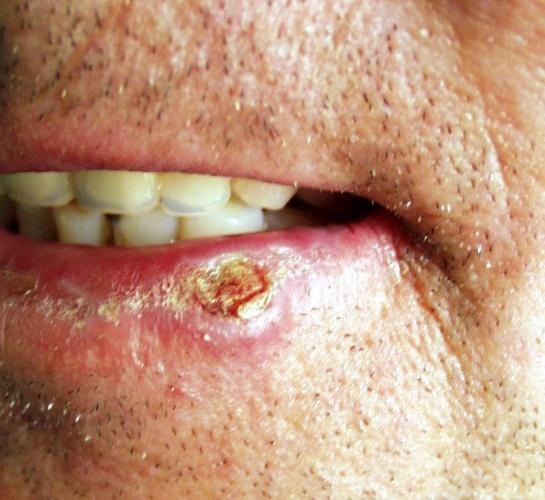
Mogućnost nastanka novog PCC kod bolesnika koji su ranije preboljeli PCC iznosi 30-50% u prvih 5 godina.
Liječenje
Liječenje PCC-a možemo podijeliti na nekirurško i kirurško liječenje.
Nekirurške metode su krioterapija, iradijacija, elektrodisekacija i kiretaža, topička primjena 5% imiquimoda i 5-fluorouracila.
Kirurško liječenje uključuje standardnu resekciju tumora i Mohs mikrografsku kirurgiju. Izbor načina ovisit će o tipu tumora, dobi i općem stanju bolesnika, broju karcinomskih lezija, zahvaćenoj anatomskoj regiji, podatak radi li se o primarnoj ili recidivirajućoj karcinomskoj leziji i prisutnosti regionalnih ili udaljenih metastaza. Standardni kirurški rubovi kod klasične resekcije iznose 4-6 mm, ovisno o tome radi li se o low/high risk bolesniku.
Mohs mikrografska kirurgija daje najbolje rezultate kirurškog liječenja sa stopom lokalne rekurencije ispod 2%. Mohs kirurgija kirurška je metoda gdje liječnik (u pravilu dermatolog) odstranjuje sloj po sloj tumora i svaki sloj pregledava pod mikroskopom tražeći ostatke tumorskog tkiva.
Pojava metastatske bolesti u regionalnim limfnim čvorovima zahtijeva kurativnu limfadenektomiju i postoperativno adjuvantno liječenje u smislu kemo-radioterapije. Regionalna metastatska bolest znatno utječe na preživljenje, čije su stope 63-83%.
U novije vrijeme razvija se niz novih lijekova za terapiju nemelanomskih malignih tumora kože. Indikacija za njihovu primjenu su pacijenti s tumorima visokog rizika (veličina iznad 20 mm u promjeru, tumori koji zahvaćaju duboke strukture ili tumori s perineuralnom invazijom te metastaze PCC-a i BCC-a). Mehanizam djelovanja ovih lijekova jest prekidanje puteva kojim tumorske stanice blokiraju imunološki odgovor tijela, što omogućuje širenje tumora. Prekidanje tog puta omogućuje T limfocitima da napadaju tumorske stanice (33). Neki su od tih lijekova Tislelizumab u terapiji BCC-a te Cosibelimab i Cemiplimab u terapiji PCC-a.
Kirurško liječenje kožnog karcinoma glave i vrata
Liječenje kožnih karcinoma ima dvije osnovne zadaće. Odstraniti tumor sa sigurnim rubovima i rekonstruirati, zatvoriti, nastali defekt odstranjenja tumora da tako da on bude što manje uočljiv.
Prvo što su to sigurni rubovi? Već je u tekstu navedeno da siguran, zdravi rub iznosi 4-6 mm. Kod recidiva i tumora s nejasnim rubovima preporuča se i širi rub (10 mm). Ovdje govorimo o kirurškom rubu, rubu zdravog tkiva kojeg kirurg uzima oko tumora. Histološki zdravi rub, kojeg patolog promatra pod mikroskopom, mora biti 1 mm ili više na velikom povećanju .
Lice je, za razliku od drugih dijelova tijela, gotovo uvijek otkriveno i svaka promjena koja se na njemu događa postaje vidljiva svima. Takva izloženost postavlja zadatak pred liječnike da bilo koju svoju intervenciju na licu učine što manje vidljivom. Kada govorimo o rekonstrukciji defekata na licu, cilj je rekonstrukcije zatvoriti defekt na način da se bolesniku vrati njegova funkcija i izgled otprije operacije. Da bi se postigao taj cilj potrebno je poštovati neke principe.
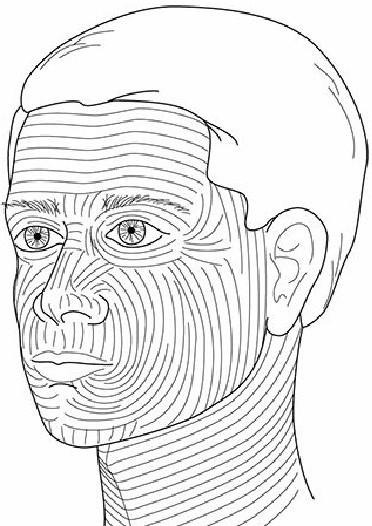
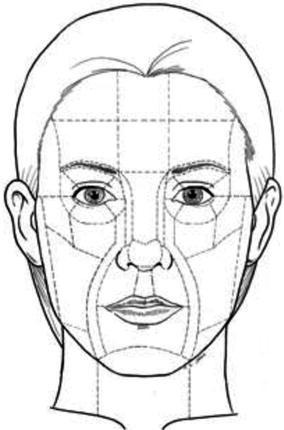
Osnovni je princip da na licu svaka kirurška intervencija mora imati smjer koji je usklađen s linijama relaksacije (relaxation lines), poznate i kao Langerove linije tenzije (RSTL). Princip relaksacijskih linija postavio je austrijski anatom Karl Langer u 19. stoljeću. One predstavljaju prirodne linije kože (bore) koje odgovaraju orijentaciji kolagenih vlakana u dermisu. Postavljanjem incizija paralelno s ovim linijama one bolje cijele, ožiljci su manji i estetski rezultat je bolji.
Postavljanjem incizija paralelno s ovim linijama one bolje cijele, ožiljci su manji i estetski rezultat je bolji.
Slika 11. Langerove relaksacijske linije lica
Jednako važan princip relaksacijskim linijama jest koncept podjele lica na estetske jedinice i pod jedinice. Korištenjem ovog koncepta u rekonstrukciji postižu se bolji rezultati.
Također, incizije se postavljaju u prirodne kožne nabore, što dovodi do bolje simetrije lica i prirodnijeg izgleda. Ožiljci postavljeni u prirodne crte lica postaju manje vidljivi. Rekonstrukcijom cijelih estetskih pod jedinica lica izbjegavamo uočljivu razliku između teksture i boje kože bolesnika te novo ugrađenog tkiva tako da se rekonstruirani dio bolje uklapa u cjelinu lica.
Slika 12. Estetske jedinice i pod jedinice lica

Postoji cijeli niz metoda rekonstrukcije defekata na licu, od najjednostavnijih, primarnog zatvaranja (rub sa rubom) do korištenja tkiva iz okoline ili drugih dijelova tijela. Kod izbora metode osnovno je pravilo da se najbolji rezultat dobiva rekonstrukcijom „istog s istim”. Tako se defekt kože nosa najbolje rekonstruira s kožom nosa i obraza s kožom obraza. Isto takom da prva metoda izbora mora biti najjednostavnija metoda Razlog je što najjednostavnija metoda ima najveće izglede biti uspješna i proći bez komplikacija. Ono što izbor čini težim jest da nam je istovremeno cilj postići najbolji mogući rezultat.
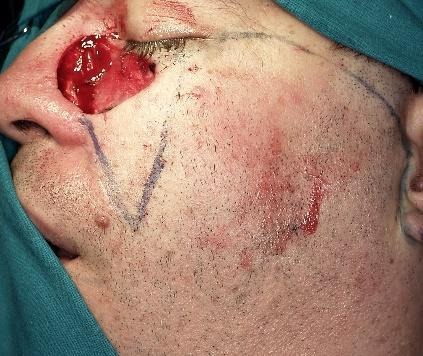
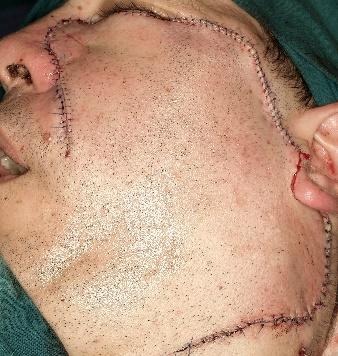
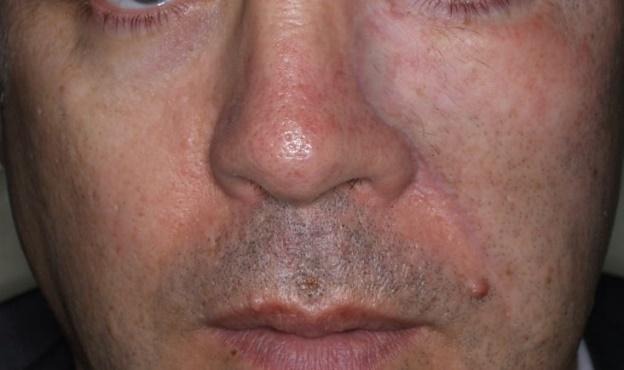
Slika 13. Defekt nakon odstranjenje recidiva BCC. Defekt prelazi na dvije estetske jedinice, dorzum nosa i obraz. Te dvije jedinice dijeli nazolabijalna brazda. Za rekonstrukciju je korišten rotacijski režanj obraza i vrata. Režanj je oblikovan tako da je naglašen prijelaz s obraza na dorzum nosa i formirana je nova nazolabijalna brazda. Dio zdrave kože obraza je morao biti žrtvovan kako bi se ožiljci smjestili u prirodne nabore kože.
Izbor rekonstrukcije ovisi o više faktora, veličini i lokalizaciji defekta, kompetenciji kirurga te o bolesniku. Ovisnost o bolesniku je višeznačna. Prije svega moramo misliti o njegovu općem stanju i konkomitantnim (ostalim bolestima) bolesti. To nam određuje tip rekonstrukcije, dužinu zahvata i način anestezije. S druge strane moramo uzeti u obzir i želje bolesnika. Sigurno je da svaki pacijent želi ozdraviti i da nakon liječenja izgled i funkcija budu isti ili vrlo blizu onoga kada je bio zdrav te da liječenje bude što kraće kako bi se mogao vratiti svom „normalnom” životu. Često kod složenih rekonstrukcija su potrebni i dodatni zahvati te bolesnik mora biti s time upoznat.
Shematski izbor rekonstrukcije možemo prikazati vagom.
Slika 14.
Rekonstrukcijske ljestve
Metode koje su na raspolaganju za rekonstrukciju lica obično se slažu od najjednostavnijih prema kompliciranijima, što nazivano rekonstrukcijskim ljestvama.
Primarno zatvaranje defekta direktnim šavovima rubova defekta.
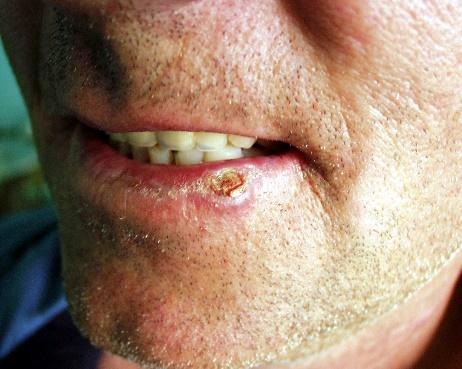
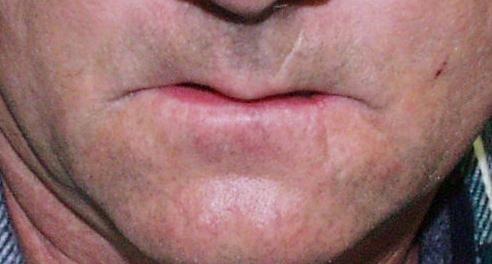
Slika 15. Primarno zatvaranje defekta nakon odstranjenja tumora donje usnice.
Kožni transplantati. Dijelimo ih na transplantate djelomične i pune debljine kože te kompozitne transplantate. Transplantati nemaju svoju opskrbu krvlju nego se hrane preko podloge i rubova defekta. Zbog toga se mogu postavljati samo tamo gdje postoji podloga mekog tkiva koja ih hrani.
Slika 16. Kožni transplantat pune debljine kože za rekonstrukciju obraza. Transplantat je uzet supraklavikularno. Bojom, teksturom i debljinom idealno odgovara koži obraza
Slika 17. Kompozitni transplantat uške za rekonstrukciju baze nosnice
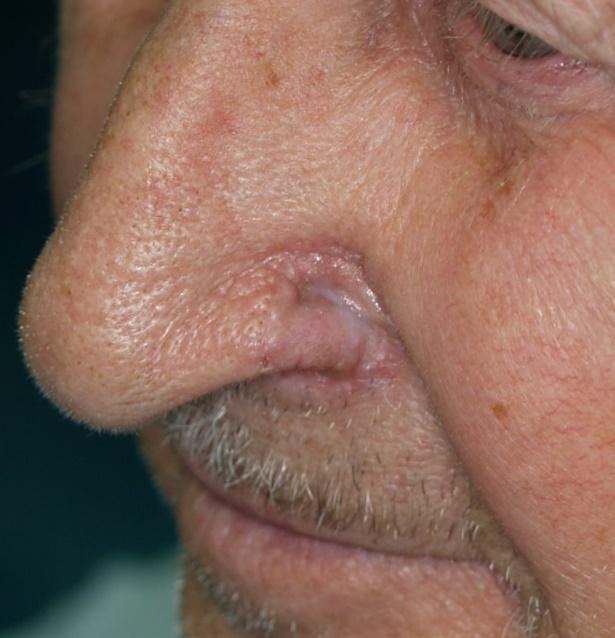
Lokalni režnjevi. Veliku većinu lokalnih režnjeva čine kožni režnjevi, ali ih je moguće napraviti i na sluznici. Smatra se da se rekonstrukcijom defekata lica lokalnim režnjevima postižu najbolji rezultati jer se za rekonstrukciju uzima koža iz okoline koja ima istu boju, teksturu, a često i debljinu koja odgovara defektu. Nažalost, veličina defekta koja se može rekonstruirati ovisi o dostupnost „viška” okolne kože tako da se njima na licu zatvaraju defekti manje i srednje veličine. Lokalni režnjevi nemaju definiranu krvnu žilu koja ih hrani. Njihova cirkulacija dolazi iz subkutanog pleksusa krvnih žila. Cirkulaciju koja nema definiranu krvnu žilu koja ih hrani nazivamo nasumičnom (random pattern). Po načinu rekonstrukcije dijelimo ih na transponirajuće, rotacijske i advancement lokalne režnjeve.
Slika 18. Transpozicijski lokalni režanj. Bilobarni transpozicijski režanj
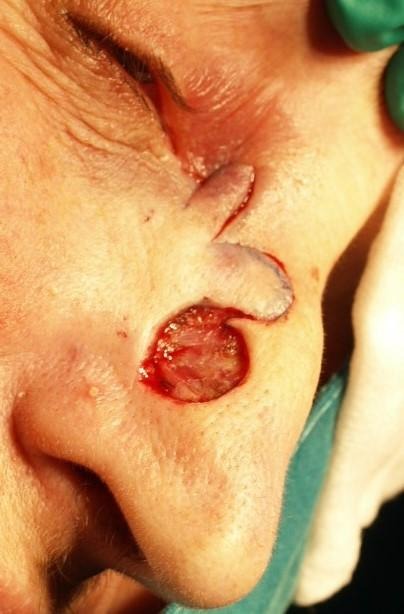
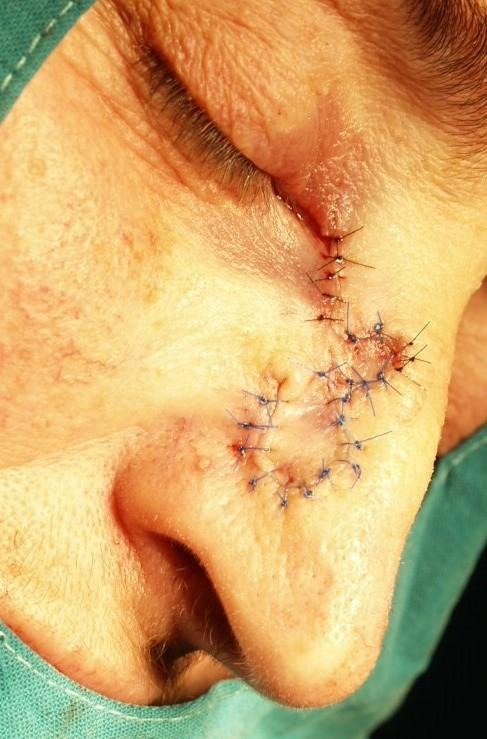
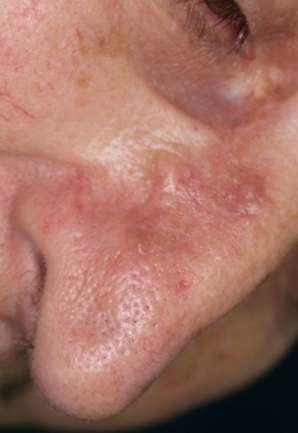
Slika 19. Rotacijski režanj kože obraza i vrata
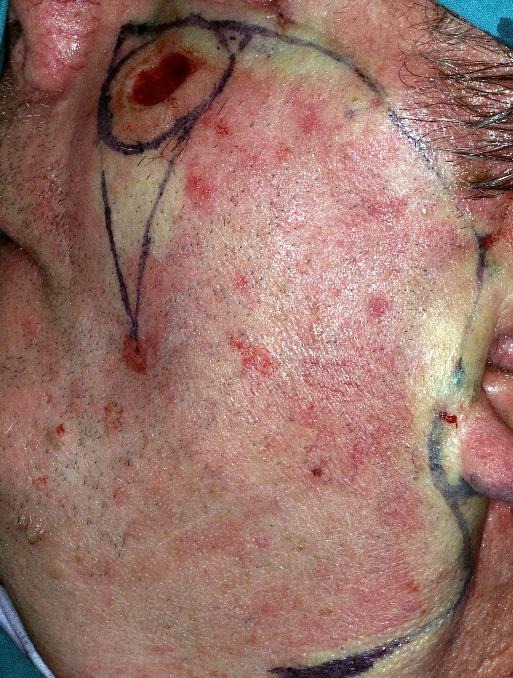
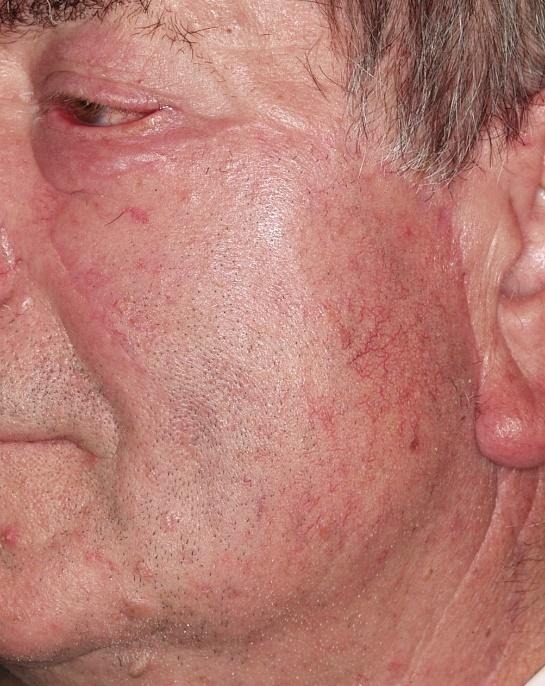
Aksijalni režnjevi. Krvnu opskrbu kože lica daje arterija facijalis koja komunicira i s drugim arterijama koje nalazimo na licu (transfersa faciei, temporalis superficijalis). Poznavanje cirkulacije kože lica dovelo je do dizajniranja novih aksijalnih i perforatorskih režnjeva na licu. Najpoznatiji aksijalni režnjevi na glavi i vratu jesu submentalni režanj kojeg krvlju opskrbljuje submentalna arterija, ogranak facijalne arterije, čeoni režanj kojeg krvlju opskrbljuje supratrohlearna arterija, perikranijski režnjevi bazirani na arteriji temporalis superficijalis i supratrohlearnoj i supraorbitalnoj arteriji te mišićnomukozni režanj (FAMM) na arteriji facijalis).
Slike 19. Čeoni režanj za rekonstrukciju kože nosa
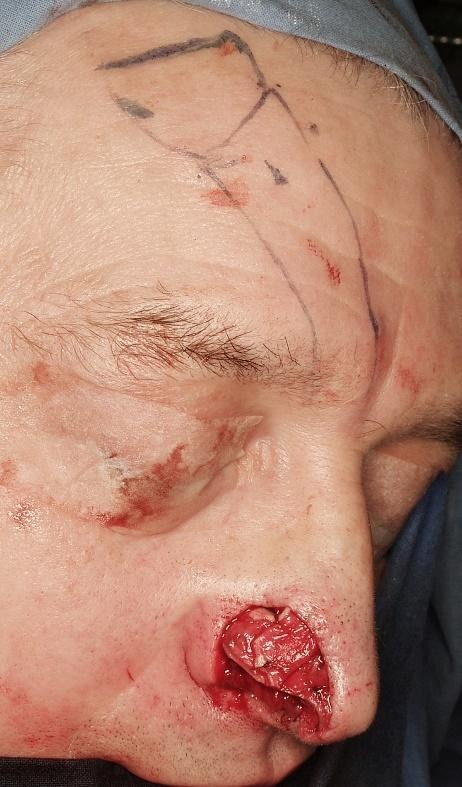
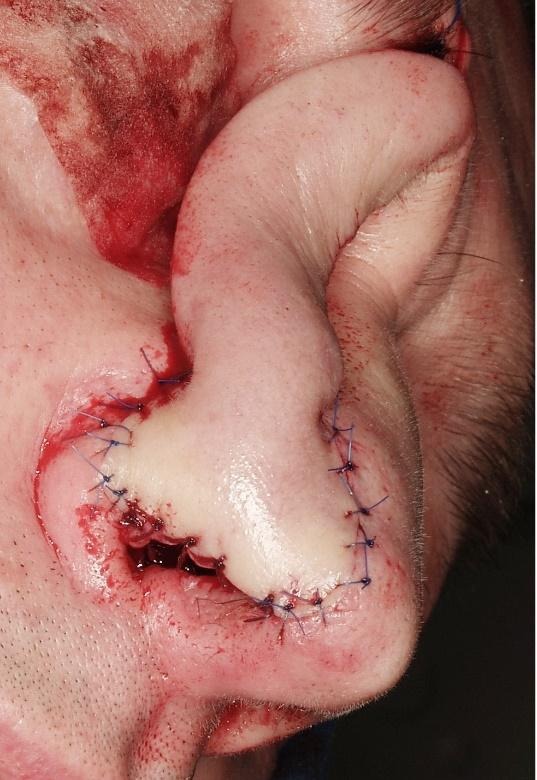
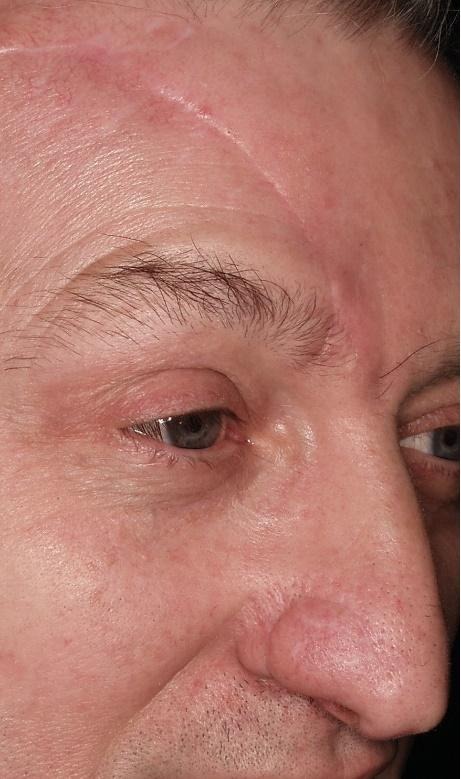
Perforatorski režnjevi na licu. Preforatorski režnjevi na licu osnivaju se na perforatorskim krvnim žilama arterija lica.
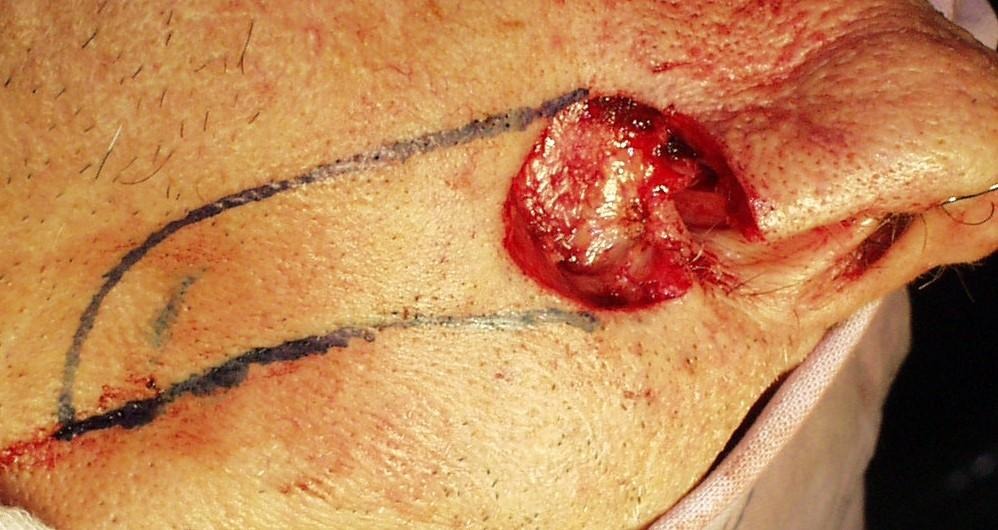
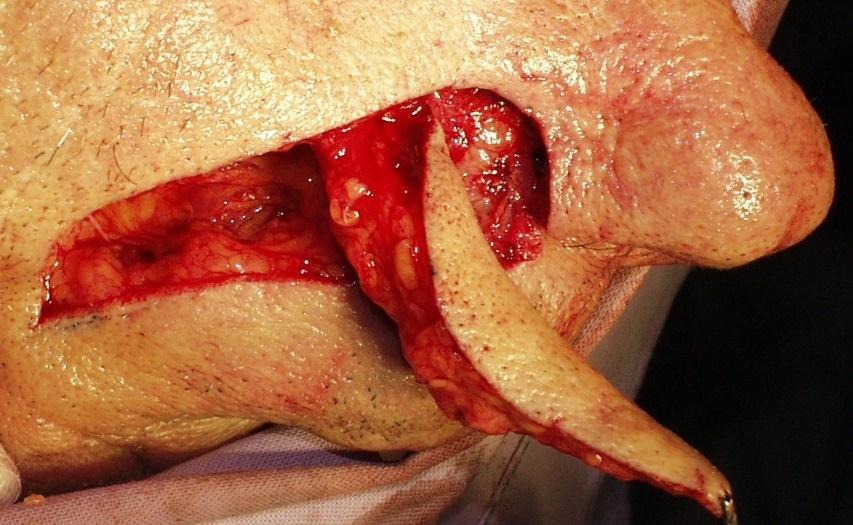
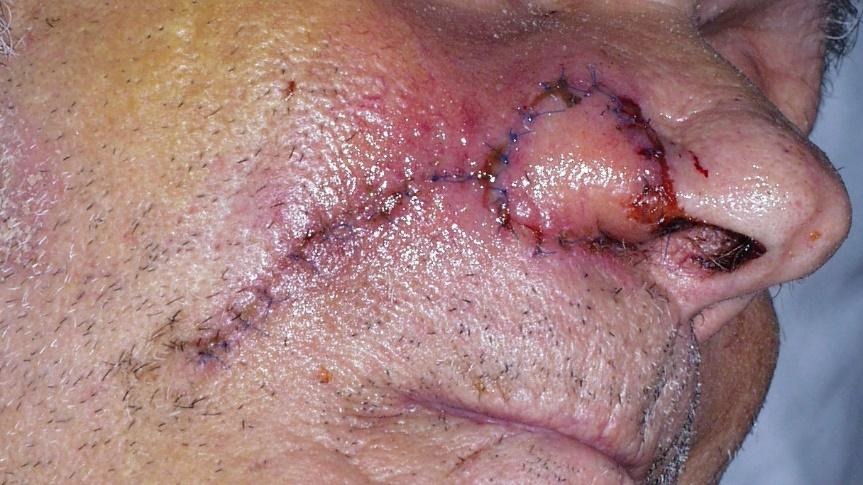
Slike 20. Nazolabijalni perforatorski režanj na perforatorima arterije facijalis uz desnu nosnicu. Defekt pune debljine desne nosnice, otočni NL režanj i postoperativni rezultat
Osim nabrojenih rekonstruktivnih metoda u rekonstrukcijske ljestve spadaju i aksijalni miokutani režnjevi te mikrovaskularni režnjevi. Ovi režnjevi koriste se za rekonstrukciju velikih defekata na glavi i vratu i nisu tema ovog teksta.
Savjet bolesnicima bi bio da ne ignoriraju promjene na licu koje traju i spontano se ne povlače. Svaka ranica koja ne cijeli kroz nekoliko tjedana zaslužuje pažnju i pregled dermatologa ili kirurga specijaliziranog za liječenje kožnih tumora. Glava i vrat su specifični jer je svaka promjena vidljiva i njezino liječenje zahtijeva specifično liječenje s primjenom principa koji su gore navedeni. Male promjene se jednostavno, lako i uspješno liječe. Promjene većeg promjera i dublje infiltracije tkiva dovode do defekta tkiva koji zahtijeva primjenu različitih rekonstrukcijskih metoda i savjet je da to obavljaju liječnici specijalizirani za takve zahvate.